乳腺癌位居我国女性恶性肿瘤发病首位,也是导致女性因恶性肿瘤死亡的第五大原因。脑转移占所有转移部位的7.56%,是导致乳腺癌患者死亡的重要原因。随着全身治疗的发展和影像学技术的提高,晚期乳腺癌患者中脑转移的发生率已上升至30%,1年内死亡率约为80%。
目前,针对中国人群的初诊晚期乳腺癌伴脑转移患者的大样本研究尚缺乏。本研究拟对该类患者进行发病率和危险因素的分析,同时总结这些患者的治疗、生存和预后情况。
我们采用中国国家癌症中心数据库,入组了2003年至2015年期间,在国家癌症中心接受治疗的2087例晚期乳腺癌患者,并提取他们的临床病理特征、治疗和生存信息进行分析。
1.患者基线特征
根据初诊晚期乳腺癌时是否伴有脑转移,将患者分成两组,并进行基线特征的比较。发现脑转移的发生率在整体人群中约为4.3%(共90例脑转移患者),其中HER2阳性型发生率最高,为7.2%,其次为三阴性乳腺癌(5.2%),最后是HR+HER2-型(2.5%)。
表1. 患者基线特征


通过多因素logistic回归分析,发现HER2阳性、三阴性乳腺癌以及广泛的颅外转移(同时转移至肝、肺、骨三个部位)提示初诊晚期乳腺癌时更容易伴有脑转移。
表2.多因素logistic回归分析提示初诊晚期乳腺癌伴脑转移的高危因素

2.脑转移患者的肿瘤特征及治疗情况
表3总结了90例初诊晚期乳腺癌即伴有脑转移患者的肿瘤特征及治疗情况。其中90%以上的患者均接受了全身治疗或局部治疗。
表3. 初诊晚期乳腺癌伴脑转移患者的肿瘤特征及治疗情况

3.生存及预后分析
初诊晚期乳腺癌伴脑转移患者的平均生存期约23.7个月。在HER2阳性亚组中,一线小分子TKI相比曲妥珠单抗治疗有改善总生存的趋势(44.9个月vs 35.4个月,p=0.09)。降低脑转移死亡风险的独立预后因素为ECOG<2、单纯脑转移和接受多学科治疗。与无脑转移患者相比,初诊晚期乳腺癌伴脑转移患者的OS明显缩短(44.6个月vs 26.2个月,p<0.0001)(图1)。接受多学科治疗的患者生存时间明显长于仅接受一种治疗策略的患者(26.8个月vs 13.8个月,p=0.004)(图2)。
表4.单因素和多因素生存分析提示初诊晚期乳腺癌伴脑转移患者的预后因素

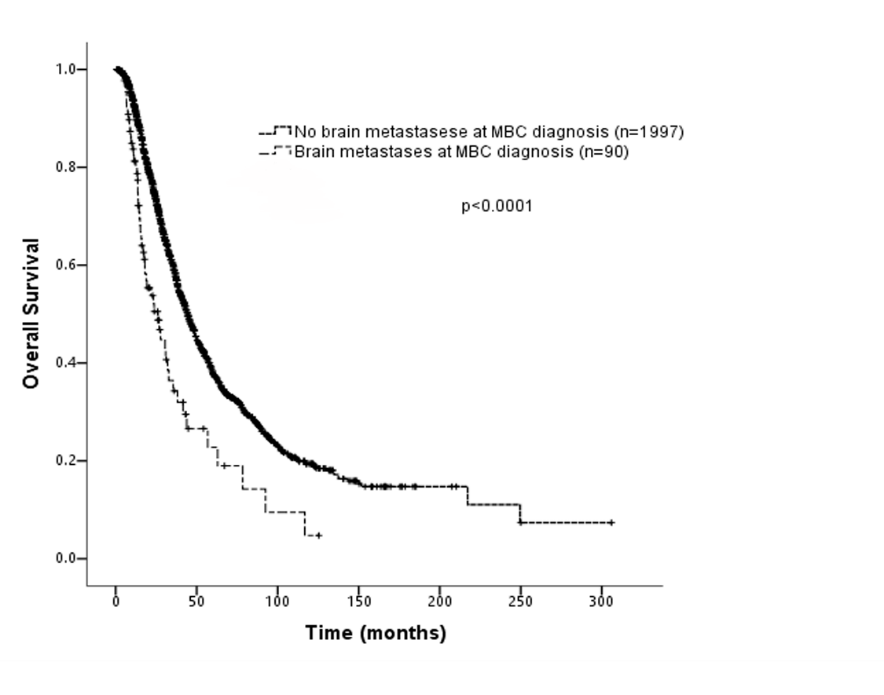 图1.初诊晚期乳腺癌伴或不伴脑转移患者的总生存
图1.初诊晚期乳腺癌伴或不伴脑转移患者的总生存
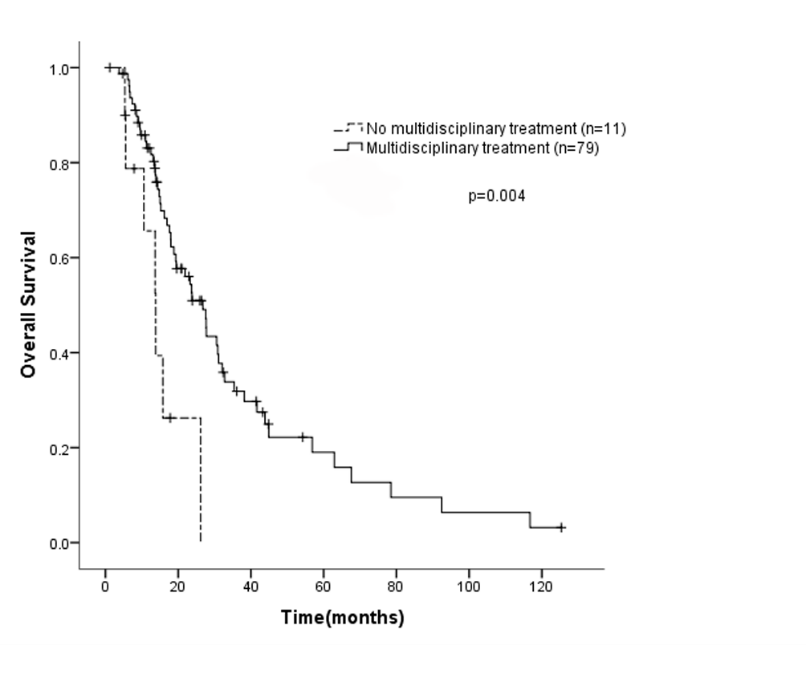
图2.接受或不接受多学科治疗的脑转移患者的总生存
本研究为中国人群中初诊晚期乳腺癌伴脑转移患者的发病率和生存提供了新的数据及认知。随着乳腺癌系统治疗的发展及患者总生存的延长,脑转移的发生率呈现不断增高的趋势,成为目前临床的一大难题。然而,令人欣喜的是,近年来,乳腺癌脑转移的全身治疗取得了一定突破,主要是在HER2阳性乳腺癌中。在HER2CLIMB研究中,图卡替尼,一种新型抗HER2 TKI,联合曲妥珠单抗和卡培他滨治疗,在脑转移患者中看到了CNS PFS的显著延长(9.9个月对比4.2个月,HR=0.32,p<0.0001)。其他小分子TKI,如拉帕替尼、来那替尼以及我国自主研发的吡咯替尼,均看到了不同程度的颅内获益。抗体偶联药物,如T-DM1和DS-8201,也开始在脑转移领域崭露头角。因此,在不久的将来,HER2阳性乳腺癌伴脑转移患者很可能在颅内和颅外均获得良好的疾病控制,从而进一步延长生存。
当前各大指南均不推荐对于无脑部相关症状的晚期乳腺癌患者进行头颅MRI筛查,主要基于既往小样本回顾性研究提示,筛查与否并不能改变生存。然而,随着HER2阳性乳腺癌脑转移治疗手段的迅速发展,此观点值得商榷。尤其在初诊晚期乳腺癌患者当中,HER2阳性亚型显示出最高的脑转移发生率,对于该类患者,是否考虑进行头颅MRI的筛查,目前尚未可知,需要进一步前瞻性临床试验进行验证。
从本研究的生存数据来看,即使是三阴性乳腺癌患者,其脑转移后的中位总生存也达到了一年半左右的时间,HER2阳性型更是超过了2年,且接受多学科治疗的脑转移患者生存优于仅接受单一治疗的患者。相信随着系统治疗的快速发展和患者生存的延长,如何为脑转移患者制定个体化治疗方案,合理布局全身治疗与局部治疗的次序和应用时机,从而提高患者的生活质量,延长生存,将会成为临床中日益重要的问题。





 京公网安备 11010502033352号
京公网安备 11010502033352号